Информация носит справочный характер и не заменяет очную консультацию врача-репродуктолога. Перед вступлением в программу внимательно изучайте договор с клиникой.
Донорство яйцеклеток (ооцитов) — это серьезный и ответственный шаг, который помогает парам с бесплодием стать родителями. Многие женщины рассматривают эту процедуру как способ помочь другим и получить финансовую компенсацию. Однако клиники репродукции в Казахстане предъявляют строгие медицинские требования к кандидатам.
Этот практичный гид, подготовленный командой врачей-репродуктологов, гинекологов и анестезиологов, поможет вам понять: подходите ли вы по здоровью, что вас ждет на этапах обследования и стимуляции, каковы реальные риски и как формируются выплаты.
Быстрый ответ (за 60 секунд)
Если вы хотите быстро оценить свои шансы, вот главные факты:
- Кому можно: Женщинам от 18 до 35 лет с хорошим физическим и психическим здоровьем, нормальным ИМТ и отсутствием вредных привычек.
- Наличие детей: В большинстве клиник РК (в том числе по правилам анонимного донорства) требуется наличие минимум одного собственного здорового ребенка.
- Кому нельзя: Несовершеннолетним, женщинам с тяжелыми хроническими или генетическими заболеваниями, носителям ВИЧ/гепатитов, а также при выраженном ожирении или дефиците веса.
- Ключевые шаги: Анкетирование → полное бесплатное обследование → гормональная стимуляция (уколы) 10–14 дней → забор яйцеклеток (пункция) под легким наркозом.
- Главные риски: Синдром гиперстимуляции яичников (СГЯ), дискомфорт и вздутие живота, редкие осложнения после пункции.
- Компенсация: Зависит от клиники. Например, по данным ИРМ (Институт репродуктивной медицины), выплата может составлять до 500 000 тенге.
- Расходы: Все анализы, обследования и дорогостоящие гормональные препараты оплачивает клиника или реципиенты (будущие родители).
- Права: Донорство полностью анонимно (в классической программе), донор не имеет никаких родительских прав и обязанностей перед рожденным ребенком.
Чек-лист «Подхожу ли я?» (Критерии отбора)
Требования к донору яйцеклеток продиктованы не прихотью врачей, а безопасностью самой женщины и заботой о здоровье будущего малыша.
| Критерий | Требование для донора ооцитов | Почему клиника может отказать |
|---|---|---|
| Возраст | 18 – 35 лет (включительно) | После 35 лет генетическое качество ооцитов снижается, растут риски хромосомных аномалий. |
| ИМТ (Индекс массы тела) | Примерно 18.5 – 28 (зависит от клиники) | Ожирение или сильный дефицит веса непредсказуемо меняют ответ яичников на гормоны и повышают риски наркоза. |
| Наличие детей | Обязательно (минимум 1 здоровый ребенок) | Доказывает естественную фертильность женщины и способность выносить здорового ребенка. |
| Хронические болезни | Отсутствие тяжелых патологий (астма, порок сердца, болезни почек) | Стимуляция и наркоз могут спровоцировать обострение хронических болезней. Это опасно для донора. |
| Наследственные/генетические болезни | В семье не должно быть шизофрении, гемофилии, тяжелых генетических синдромов | Риск передачи заболеваний будущему ребенку реципиентов. |
| Инфекции | Отрицательные тесты на ВИЧ, сифилис, гепатиты В и С | Строгий запрет Минздрава на использование донорского биоматериала с инфекциями. |
| Вредные привычки | Отсутствие алкоголизма и наркомании | Токсины разрушают ДНК яйцеклеток и снижают их качество. |
| Психическое здоровье | Стабильная психика, готовность к процедуре | Процесс требует дисциплины. Гормоны могут влиять на эмоциональный фон. |
Требования по пунктам: зачем это нужно врачам
Возраст (18–35 лет)
Репродуктивный возраст женщины ограничен. Именно в промежутке от 18 до 35 лет ооциты обладают наибольшим потенциалом для успешного оплодотворения, а процент генетических мутаций в них минимален. Кроме того, молодой организм легче и безопаснее переносит гормональную нагрузку.
ИМТ (вес)
Жировая ткань — это эндокринный орган, который вырабатывает эстрогены. Если вес сильно выше нормы, яичники могут плохо отреагировать на стандартные дозы препаратов (или, наоборот, выдать слишком бурную реакцию). Кроме того, высокий ИМТ усложняет работу анестезиолога во время пункции и затрудняет визуализацию яичников на УЗИ.
Наличие собственного ребенка
Это не просто бюрократическое правило. Наличие физически и ментально здорового ребенка подтверждает, что репродуктивная система кандидата работает без сбоев. В редких случаях неанонимного донорства (для родственницы) это правило может обсуждаться врачебной комиссией, но в классических базах оно строгое.
Генетика и наследственность
В анкете вас попросят честно рассказать о болезнях ваших родителей, бабушек и дедушек. Клиника ищет генетические «поломки», которые могут передаться по наследству (муковисцидоз, тяжелые формы диабета 1 типа, психиатрические заболевания).
Какие обследования обычно проходят (список)
Кандидат не платит за диагностику. Это ответственность клиники. Обследование включает:
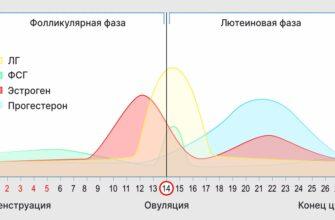
- Консультация репродуктолога и УЗИ малого таза. Врач оценивает овариальный резерв (сколько антральных фолликулов видно на экране). Если их мало — в программу не возьмут.
- Гормональный профиль. Анализы крови на АМГ (антимюллеров гормон), ФСГ, ЛГ, пролактин, гормоны щитовидной железы.
- Инфекционный скрининг. Анализы крови на ВИЧ, гепатиты, сифилис; ПЦР-мазки на хламидии, микоплазмы, гонорею.
- Клинический минимум. Общий и биохимический анализ крови, коагулограмма, общий анализ мочи, ЭКГ, флюорография.
- Осмотры специалистов. Заключение терапевта о том, что вам не противопоказано хирургическое вмешательство, а также справки из псих- и наркодиспансеров (или осмотр психиатра).
- Генетический скрининг. Анализ крови на кариотип (оценка структуры хромосом). Это дорогостоящий анализ, который делается один раз в жизни.
Как проходит донорский цикл (по шагам)
Процесс требует времени и пунктуальности. От первого визита до выплаты компенсации может пройти от 1 до 3 месяцев.
Таблица: Этапы и сроки (примерно)
| Шаг | Что происходит | Примерные сроки |
|---|---|---|
| 1. Анкета и УЗИ | Первичное собеседование, заполнение анкеты, УЗИ для оценки запаса фолликулов. | 1 день |
| 2. Обследование | Сдача крови, мазков, прохождение врачей (терапевт, генетик). | 2–4 недели (ожидание генетики) |
| 3. Ожидание или Синхронизация | Врач может назначить прием противозачаточных таблеток (КОК), чтобы синхронизировать ваш цикл с циклом женщины-реципиента. | 1–4 недели |
| 4. Стимуляция яичников | Со 2-3 дня менструального цикла вы начинаете делать подкожные уколы гормонов в живот (каждый день в одно и то же время). В этот период нужно 3-5 раз приехать в клинику на УЗИ. | 10–14 дней |
| 5. Пункция (забор клеток) | Извлечение ооцитов специальной иглой под внутривенным наркозом. Процедура длится 15-20 минут, вы спите. | 1 день (в клинике нужно пробыть 2-3 часа) |
| 6. Выплата и восстановление | Получение компенсации. Выдача рекомендаций врачом. Ожидание следующих месячных (они придут через 1-2 недели). | 1–2 цикла до полного возвращения яичников в норму |
Риски и побочные эффекты (честно и без паники)
Любое медицинское вмешательство несет риски. Задача врача — свести их к минимуму, а ваша задача — строго соблюдать все назначения.
Синдром гиперстимуляции яичников (СГЯ)
Это главный риск донорства. Из-за гормонов яичники сильно увеличиваются, сосуды становятся проницаемыми, и жидкость из крови может скапливаться в брюшной полости.
- Симптомы: вздутие живота, сильные тянущие боли, тошнота, редкое мочеиспускание.
- Что делать: современные клиники используют специальные протоколы и «триггеры овуляции», которые снижают риск тяжелого СГЯ почти до нуля. Однако легкая форма со вздутием бывает часто. О любом ухудшении нужно сразу сообщать лечащему врачу.
Риски пункции и анестезии
Пункция — это мини-операция. Крайне редко (в долях процента) возможны кровотечения, воспалительные процессы или аллергические реакции на препараты для наркоза.
Временный дискомфорт
Во время стимуляции вы можете чувствовать тяжесть внизу живота (как перед очень обильными месячными), перепады настроения, сонливость. На животе могут остаться небольшие синяки от уколов. В этот период категорически запрещены физические нагрузки, спорт и активный секс (чтобы избежать перекрута увеличенного яичника).
Сколько платят в Казахстане (компенсация)
Вознаграждение донору — это не покупка клеток, а компенсация за потраченное время, транспортные расходы и физический дискомфорт.
- Суммы зависят от клиники и региона. Единого государственного прайса не существует.
- Пример: В крупном центре, таком как ИРМ (Институт репродуктивной медицины), указывается, что размер компенсации может достигать до 500 000 тенге. Точную сумму и условия выплаты (например, зависит ли она от количества полученных клеток) вы должны уточнить на первой консультации.
- Что покрывает клиника: Расходы на все обследования, прием врачей, генетические тесты и дорогие препараты для стимуляции клиника берет на себя. Донор за это не платит.
Вопросы про анонимность и права
Если вы сдаете клетки в банк клиники, программа является строго анонимной.
- Будущие родители узнают только ваш фенотип: рост, вес, цвет глаз/волос, национальность, образование, группу крови, иногда увидят ваше детское фото.
- Вы никогда не узнаете, кому достались ваши клетки и родился ли ребенок.
- Юридически: Вы не берете на себя никаких родительских обязанностей. К вам не может быть претензий по алиментам или воспитанию. Эти условия фиксируются в информированном согласии и договоре с клиникой согласно действующим правилам РК.
FAQ (Частые вопросы)
1. Можно ли стать донором, если у меня нет детей?
В классических анонимных программах в РК наличие здорового ребенка — обязательное требование. Исключения бывают редко (например, в неанонимных программах для родственников).
2. Если ИМТ выше нормы, мне откажут?
Зависит от степени превышения. При легком избыточном весе врач может взять вас в программу, при выраженном ожирении — откажет из-за высоких рисков.
3. Можно ли быть донором после кесарева сечения?
Да. Рубец на матке не влияет на работу яичников. Главное, чтобы после операции прошло достаточно времени для восстановления организма (обычно не менее 1-1,5 лет).
4. Возьмут ли с эрозией, кистой или эндометриозом?
Эндометриоз и кисты яичников — частая причина для отказа, так как они снижают овариальный резерв. Эрозия шейки матки (если мазок на онкоцитологию хороший) обычно не мешает.
5. Сколько дней выпадают из жизни?
На время обследований и уколов вам придется посещать клинику утром на 30–60 минут (примерно 4-6 раз). В день пункции нужно взять полноценный выходной. На следующий день большинство женщин возвращаются к работе.
6. Можно ли планировать свою беременность после донорства?
Да. Врачи рекомендуют подождать 2-3 менструальных цикла для полного восстановления гормонального фона, после чего вы можете планировать свою беременность. Донорство не истощает ваш запас ооцитов на годы вперед.
7. Больно ли делать уколы в живот?
Шприцы для стимуляции имеют очень тонкие микроиглы (как для инсулина). Это почти безболезненно.
8. Как часто можно участвовать?
Частота регламентируется протоколами безопасности клиники. Обычно рекомендуется перерыв не менее 3–6 месяцев между стимуляциями. Всего за жизнь врачи советуют проходить стимуляцию не более 6 раз.
9. Оплатят ли мне анализы, если я не подойду?
В большинстве крупных клиник первичный скрининг (УЗИ, мазки) проводится бесплатно. Если врач находит противопоказания, вы просто не вступаете в программу.
10. Можно ли пить алкоголь во время уколов?
Категорически нет. Алкоголь и курение строго запрещены на весь период стимуляции.
11. Что будет, если фолликулы не вырастут?
Такое бывает (так называемый «бедный ответ»). Стимуляцию прервут. Вопрос о выплате частичной компенсации за потраченные дни должен быть заранее оговорен в вашем договоре с клиникой.
12. Нужно ли согласие мужа?
Если вы состоите в официальном браке, клиника потребует письменное (иногда нотариально заверенное) согласие супруга на процедуру.
Что сделать прямо сейчас (5 шагов)
Если вы прочитали гид и поняли, что подходите под требования:
- Посчитайте свой ИМТ (индекс массы тела) с помощью онлайн-калькулятора.
- Соберите базовую медицинскую историю: вспомните, чем болели вы и ваши ближайшие родственники, подготовьте выписку из роддома или свидетельство о рождении ребенка.
- Вспомните все лекарства, которые вы принимаете на постоянной основе (включая витамины и БАДы).
- Выберите 2-3 лицензированные клиники репродукции в вашем городе (например, в Алматы или Астане).
- Запишите вопросы для координатора: «Что входит в компенсацию?», «Оплачивается ли генетический скрининг?», «Даете ли вы справку на работу в день пункции?» и запишитесь на первичный бесплатный прием.